L'appellation Aliis regroupe les actions « aides aux aidants », notamment l’accueil de jour itinérant, ainsi que la plateforme d’accompagnement et de répit des aidants, activités récemment autorisées au centre hospitalier intercommunal Montdidier-Roye (CHIMR). Les partenaires n'ont pas désiré dénommer ces activités « plateforme » ou « accueil de jour », mais ont plutôt voulu de les présenter sous un nom faisant référence aux valeurs et aux principes que chacun partage, à savoir l’aide, le lien, l’information, l’itinérance et le soutien, soit ALIIS.
La liste des plateformes d'accompagnement et de répit des Hauts-de-France se trouve ici :
Le rôle d'aidant : quelle limite mais surtout quel bénéfice ?
La prise en charge du vieillissement de la population et le maintien à domicile des patients font partis des grands axes de la politique de santé actuelle. Les années qui arrivent ne vont cesser de les développer. L'aidant est généralement un proche, le plus souvent le conjoint, mais peut-être aussi un parent, un enfant, un ou une amie. Auprès de la personne malade, en fonction de la situation, des besoins et de la personnalité de celle-ci, le rôle de l'aidant est à multiples facettes. Bien souvent, il apporte un soutien moral, il réconforte, rassure, encourage, apaise, tout en étant celui qui écoute. C’est fréquemment le premier confident du patient. L’aidant intervient aussi souvent dans la vie quotidienne, pour assurer les tâches ménagères, la préparation des repas, les courses, etc. Il n’est pas rare qu’il s’occupe aussi des dossiers administratifs liés à la maladie : comptes rendus d’examens, relations avec l’assurance maladie, la mutuelle, l’employeur, les services sociaux, etc.
L’aidant peut jouer un rôle important d’interface entre le patient et l’équipe soignante. Il peut ainsi assister aux consultations médicales et infirmières. Plus à distance de la maladie, il sera davantage à même de prendre des notes et de saisir ce que le patient ne sera pas forcément en mesure d’entendre, il peut ainsi contribuer à l’informer.
Il occupe un rôle déterminant pour le maintien à domicile. Sachant que 80 % des personnes âgées souhaitent rester à domicile, l’investissement horaire de l’aidant devient donc d’autant plus important qu’il s ‘ajoute à la charge professionnelle, familiale, personnelle et sociale.
Les principales difficultés rencontrées par les aidants familiaux sont :
• la conciliation vie familiale-vie professionnelle (manque de temps, du stress, de la fatigue) ;
• des absences problématiques et nombreuses pour un quart des aidants (arrêt maladie, congés sans solde, temps partiel…) Près de 50 % ont eu recours à un aménagement au cours de leur vie professionnelle (flexibilité des horaires, temps partiel, congés temporaires) ;
Le rôle d’aidant familial représente donc un investissement personnel qui peut s’avérer lourd et venir altérer les relations conjugales et filiales. Il est par conséquent important de sensibiliser au fait qu’anticiper la perte d’autonomie s’inscrit dans une démarche responsable à l’égard de ses enfants et petits-enfants.
Le rôle des dispositifs est donc d’apporter de l’aide aux aidants. La plateforme d’accompagnement et de répit et l’accueil de jour itinérant viennent compléter l’offre actuellement présente.
La plateforme d’accompagnement et de répit des aidants
Le dispositif ALIIS propose des solutions d’accompagnement aux personnes en perte d'autonomie et/ou atteintes de troubles de la mémoire et cognitifs (maladie d’Alzheimer ou maladies apparentées) vivant à domicile et à leurs aidants.
La plateforme propose :
• un lieu ressource d’information et de soutien des familles ;
• des activités favorisant la poursuite de la vie sociale (ateliers, activités, sorties, etc,… pour l’aidant et/ou l’aidé) ;
• offrir du temps libéré (une aide se substitue à celle apportée par l’aidant / séparation de l’aidant et de l’aidé) ou accompagné (sans séparation / intégrant les dimensions de « bon temps passé ensemble ») ;
• l’accès à un diagnostic des améliorations du domicile ;
• la mise en place d’un groupe de parole ou de café-rencontre pour les aidants familiaux animé par un binôme psychologue-assistante sociale (ex : café des aidants) ;
• la mise en place de séances d’information thématique avec les partenaires du CHIRM (forums, conférences,…). Ainsi, un débat théâtral a eu lieu du 19 juin 2015.
En revanche, la plateforme d’accompagnement et de répit n’a pas pour mission :
- d’évaluer les besoins de la personne malade ni de l’accompagner dans son parcours de soins ;
- d’évaluer l’état de santé de l’aidant.
L'intervention d'ALIIS à domicile se limite aux actions nécessaires dans le cadre de la mise en place des prestations de répit. Néanmoins, l’inscription de la plateforme dans une démarche partenariale lui confère la capacité d’orienter vers le bon dispositif et vers les services adaptés aux besoins. Elle fonctionne en plaçant la personne et sa famille en situation de demande d’aide, au cœur du dispositif. La coordination favorisant la bonne articulation entre les différents services est primordiale pour mener à bien le plan d’aide à mettre en œuvre.
La palette des activités se voudra être la plus graduelle et variée possible, afin de pouvoir proposer la meilleure prestation possible, au bon moment, selon le besoin de la personne. La plateforme sera l’interlocuteur privilégié du dispositif MAIA « MAIAGE80 » pour ses prestations et le recensement de l’offre de répit.
Les plateformes d’accompagnement et de répit ont pour vocation de repérer et d’accompagner les aidants s’occupant d’une personne âgée atteinte de la maladie d’Alzheimer ou d’une maladie apparentée ou en perte d’autonomie fréquentant l’accueil de jour, mais aussi toutes celles ne fréquentant pas forcément l’accueil de jour.
Ainsi, les usagers de la plateforme seront :
- des bénéficiaires, des familles, des proches, des voisins, des amis d’usagers des différents services d’aide et de maintien à domicile ;
- des familles bénéficiaires des aides financières (APA, PCH…) ;
- des personnes orientées par le SPASSAD, les établissements sanitaires, sociaux et médico-sociaux, les professionnels de santé… ;
- des professionnels souhaitant être informés sur les dispositifs existants et acquérir des connaissances utiles à leur pratique ;
- des personnes résidant dans les territoires d’Ailly-sur-Noye, Lassigny, Maignelay-Montigny, Montdidier, Moreuil, Ressons-sur-Matz, Rosières-en-Santerre et Roye.
L’équipe de la plateforme se compose d'une coordinatrice et d'une assistante sociale. Cette équipe est mutualisée avec celle de l’accueil de jour itinérant.
L’accueil de jour itinérant
L’accueil de jour a pour objectif de permettre aux personnes prise en charge de rester le plus longtemps possible dans leur cadre de vie habituel. Il s’agit de préserver la socialisation des personnes accueillies, avec l’objectif de maintenir, de stimuler, voire de restaurer partiellement leur autonomie et de permettre une qualité de vie à domicile. Il s’agit d’accueillir des personnes vivant à domicile pour une ou plusieurs journées, voire demi-journées par semaine.
Chaque personne bénéficiant d’un projet individualisé d’accompagnement formalisé par écrit en lien avec l’aidant.
L'accueil de jour répond à trois besoins principaux :
- resocialiser la personne, rompre la monotonie du quotidien et parfois la sortir d'un isolement. Il représente un véritable outil de prévention par l'évaluation globale du patient et de sa prise en charge à domicile ;
- aider les familles qui sont désemparées et au bord de l'épuisement. La prise en charge à raison d'une, deux, voire trois fois par semaine de leur parent, leur permet de "souffler" et d'être ainsi plus disponibles ensuite pour le prendre en charge ;
- offrir une étape à mi-chemin entre le "chez-soi" et la vie en institution permettant un temps d'adaptation à la collectivité et la déculpabilisation progressive des familles. Ainsi, l’accueil de jour participe à la prévention des crises pouvant survenir à domicile et retarde de ce fait l'entrée définitive en institution.
Comme le prévoit la circulaire (DGCS/SD3A/2011/444 du 29 novembre 2011 relative aux modalités d'organisation de l'accueil de jour et de l'hébergement temporaire), l’accueil de jour peut juridiquement être :
- un accueil de jour adossé à un établissement (EHPAD, établissement de santé) ;
- un accueil de jour autonome ;
- un accueil de jour itinérant.
C’est la troisième modalité qui a été retenue par les partenaires en fonction des obstacles à faire fonctionner un accueil de jour et des particularités d’un territoire rural (la ruralité, la réticence des personnes âgées à sortir de leur domicile, la durée des transports…) De plus, là où les partenaires auraient pu proposer seul ce dispositif, il leur aurait été difficile d’en assurer un fonctionnement optimum. Le rapprochement avec d’autres partenaires facilite l’atteinte du seuil de dix places.
L’accueil de jour s’adresse :
- prioritairement aux personnes atteintes de la maladie d’Alzheimer ou d’une maladie apparentée, au stade léger à modéré de la maladie ;
- aux personnes âgées en perte d’autonomie physique, qui sont désireuses et en capacité de bénéficier d’un projet de soutien à domicile (capacité d’attention, capacité à participer aux activités proposées…)
Les bénéficiaires seront pris en charge dans des groupes adaptés à leur profil, les activités pourront donc être différentes. Il est bien entendu que les activités seront organisées pour des groupes homogènes de bénéficiaires. Il est prévu de pouvoir organiser en fonction des nécessités des groupes distincts. 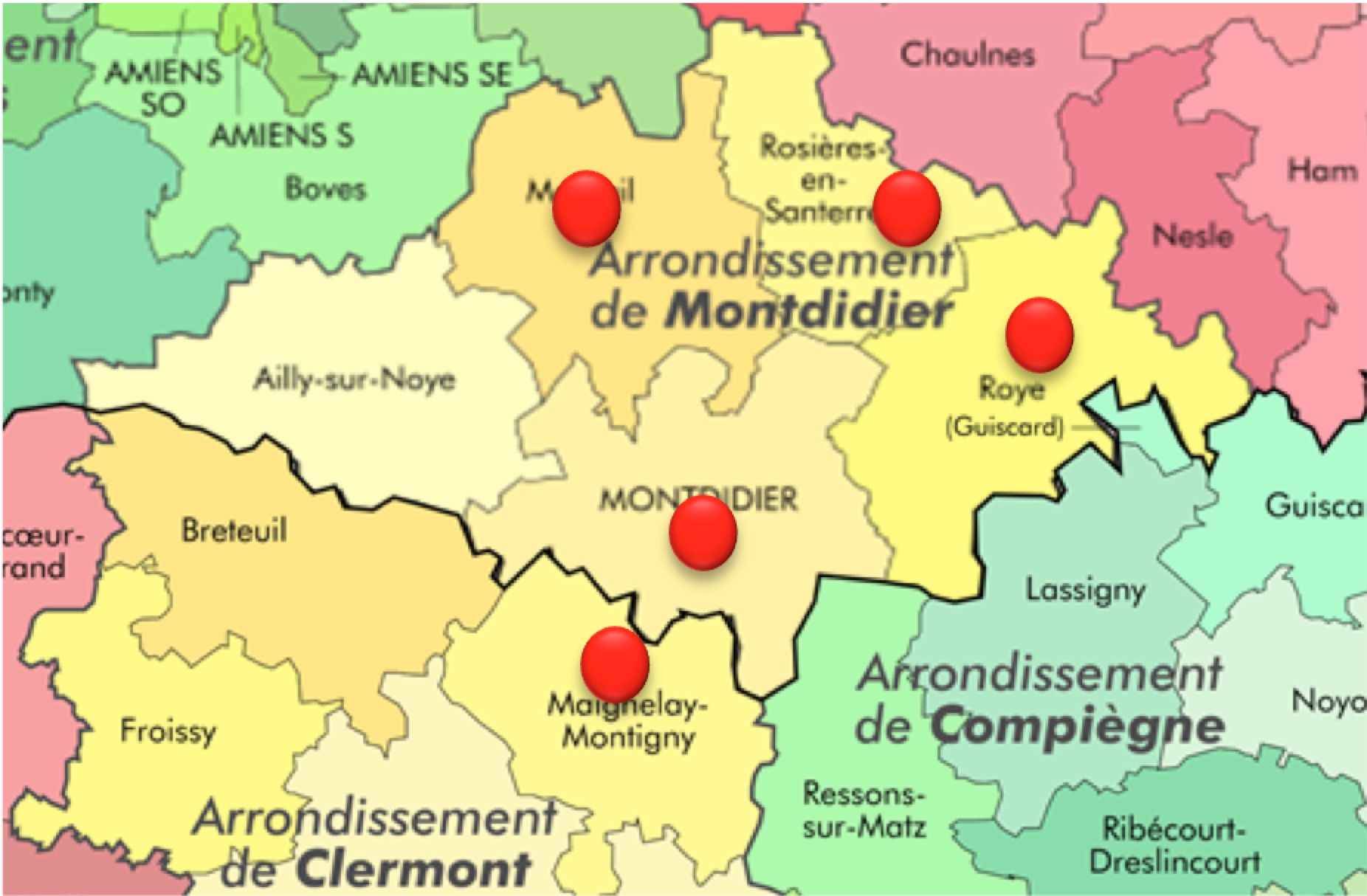
Pour les personnes âgées de moins de 60 ans, une dérogation sera possible. Par son caractère itinérant, l’accueil de jour concernera principalement les cantons suivants :
- Maignelay-Montigny ;
- Moreuil ;
- Montdidier ;
- Rosières-en-Santerre ;
- Roye.
Il ne sera pas obligatoire de résider dans ces territoires pour bénéficier de l’accueil de jour.
L’équipe de l’accueil de jour itinérant se compose d'une coordinatrice, d'animateur-soignants (pouvant être animateur, aide-soignant, assistant de soins en gérontologie, aide-médico psychologique, moniteur éducateur, infirmier, ergothérapeute, psychomotricien) et d'un médecin coordonnateur.
La dynamique aide aux aidants sur le territoire : rappel de son origine
C’est par le biais de conférences, puis de plusieurs forums que des partenaires des secteurs sanitaire, social et médico-social des cantons du sud-est de la Somme et de quelques cantons du nord de l’Oise s’unissent autour de la problématique du soutien de l’aidant et de l’aidé. 
Les cantons concernés sont Ailly-sur-noye, Breteuil, Lassigny, Maignelay-Montigny, Montdidier, Moreuil, Ressons-sur-Matz, Rosières-en-Santerre et Roye.
Les partenaires sont le centre hospitalier intercommunal Montdidier Roye (titulaire des autorisations de ces activités), l’association France Alzheimer Somme, la MSA de Picardie, le conseil départemental de la Somme, le GCS HADOS, le conseil régional de Picardie, la communauté de communes du Grand Roye, la communauté de communes de Montdidier, la communauté de communes du Santerre, la CCALM de Moreuil, le foyer résidence des Tilleuls (Ailly-sur-noye), l’Ehpad « la Compassion » à Domfront, l’Ehpad de Moreuil, l’Ehpad« Résidence de la Vallée de la Luce (Château de Caix), les réseaux « Bien Vieillir chez Soi » et « Palpi80 », le régime social des indépendants (RSI), l’association françaises des aidants, la Croix-Rouge française Amiens-Montdidier, les SSIAD et SAD de ces cantons, les prestataires du maintien à domicile (Pointin, Handicap service, Handicap Autonomie), l’IFAS de Montdidier, le CODERPA, l’Association des Paralysés de France, l’AGIRC ARRCO…
Tous ensembles, ils assurent un maillage et une réponse collective sur les actions à mettre en place.









 Face à l’épidémie Covid-19, le dispositif de surveillance s’est adapté afin de suivre en temps réel son évolution, tant pour les données de mortalité que pour celles de morbidité.
Face à l’épidémie Covid-19, le dispositif de surveillance s’est adapté afin de suivre en temps réel son évolution, tant pour les données de mortalité que pour celles de morbidité.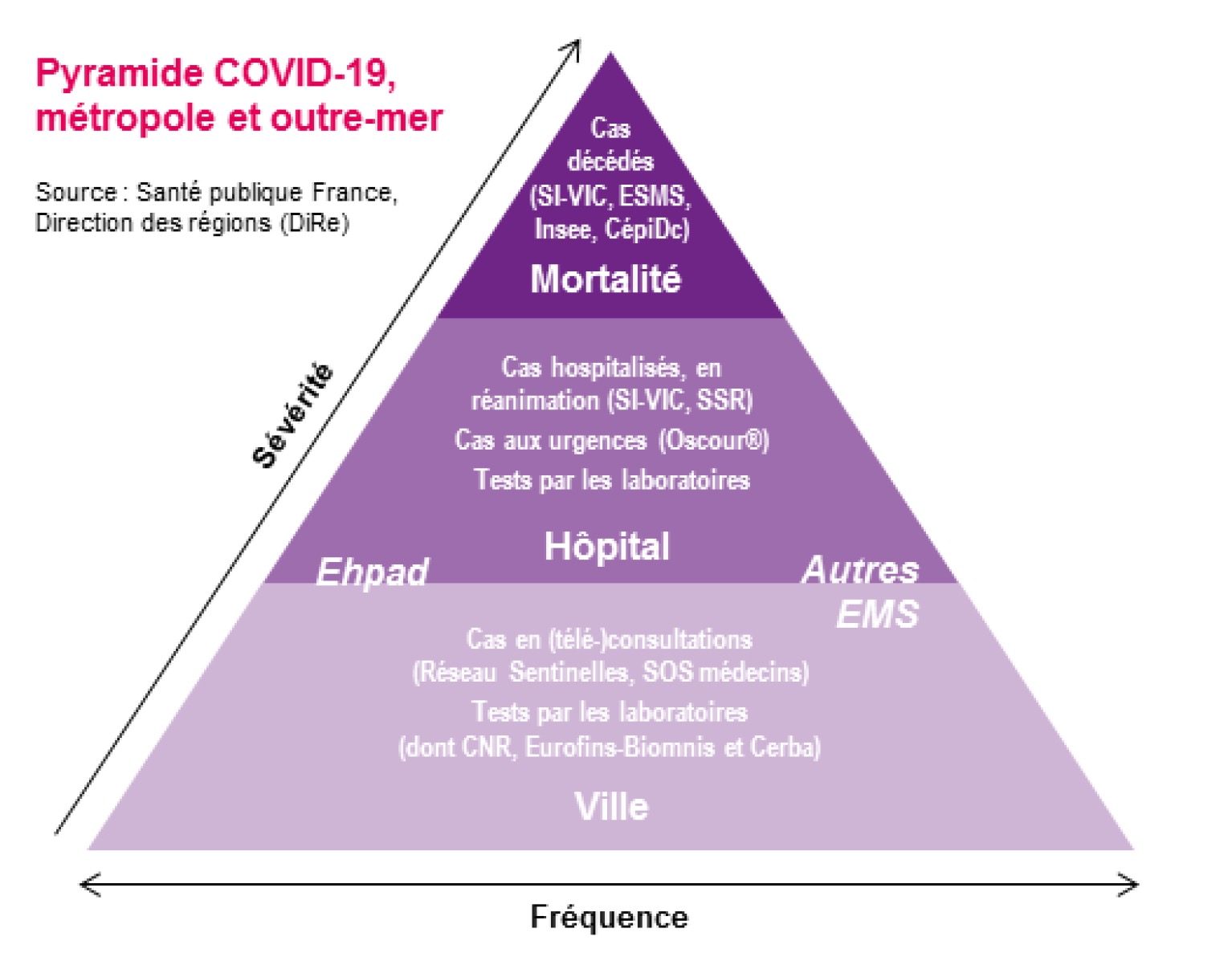
 Deux territoires des Hauts-de-France mobilisent particulièrement les politiques publiques : le bassin minier et la Sambre-Avesnois-Thiérache.
Deux territoires des Hauts-de-France mobilisent particulièrement les politiques publiques : le bassin minier et la Sambre-Avesnois-Thiérache.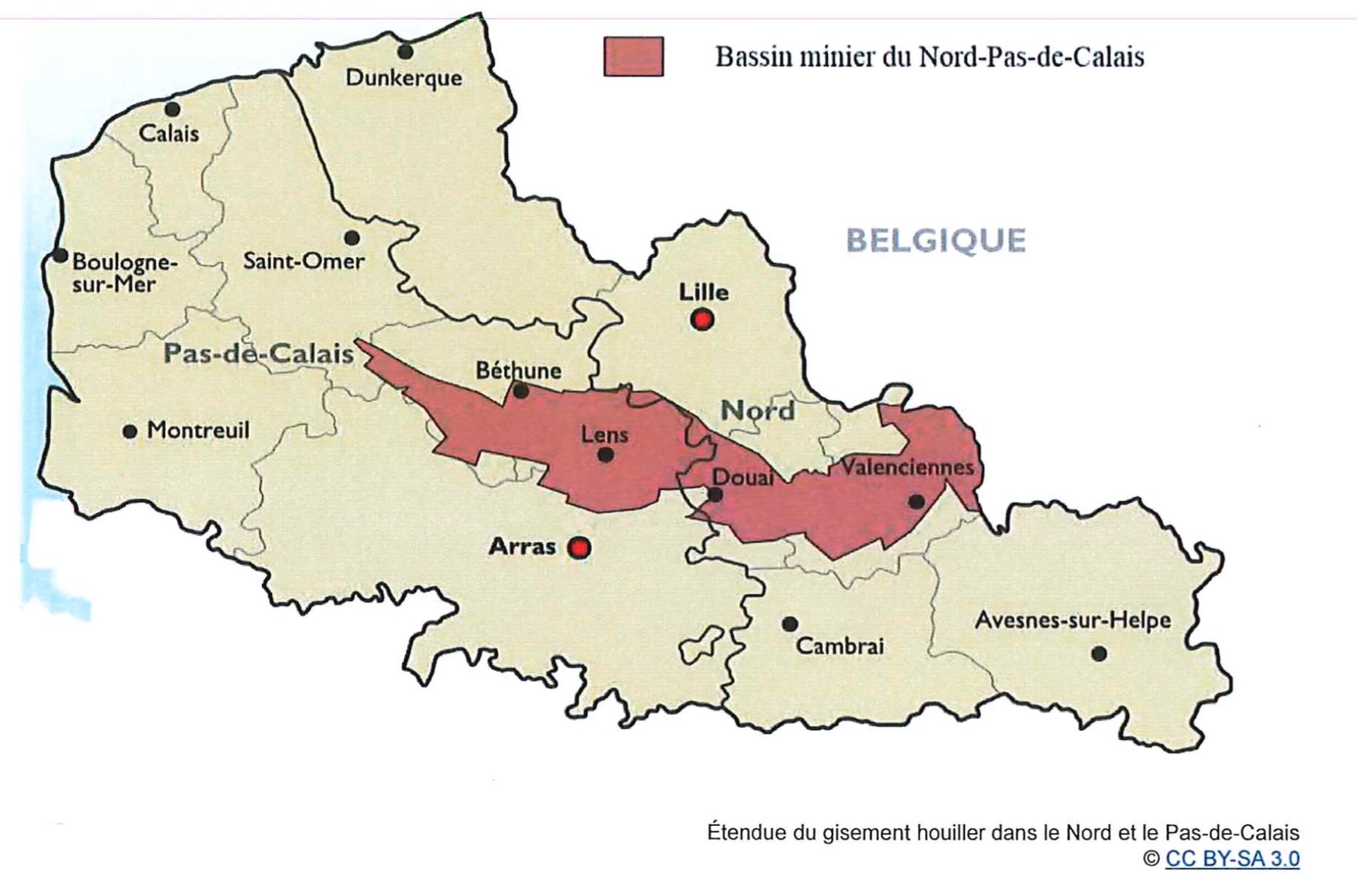 C’est en 2006, que le contrat de Plan État-Région 2000-2006 intronisait la Mission Bassin Minier, levier de refondation de cet ex-bassin industriel. Une décennie plus tard, l’État et la région Hauts-de-France, les départements du Nord et du Pas-de-Calais, ainsi que huit intercommunalités reprenaient date pour signer le 7 mars 2017 l’Engagement pour le renouveau du bassin minier, programme décennal visant à poursuivre la recomposition du bassin minier sur dix ans. Deux cent cinquante-et-une communes et 1,2 million d’habitants sont ainsi concernées. Une première tranche de 10 millions d’euros débloquée par l’État est consacrée à la rénovation des cités minières.
C’est en 2006, que le contrat de Plan État-Région 2000-2006 intronisait la Mission Bassin Minier, levier de refondation de cet ex-bassin industriel. Une décennie plus tard, l’État et la région Hauts-de-France, les départements du Nord et du Pas-de-Calais, ainsi que huit intercommunalités reprenaient date pour signer le 7 mars 2017 l’Engagement pour le renouveau du bassin minier, programme décennal visant à poursuivre la recomposition du bassin minier sur dix ans. Deux cent cinquante-et-une communes et 1,2 million d’habitants sont ainsi concernées. Une première tranche de 10 millions d’euros débloquée par l’État est consacrée à la rénovation des cités minières.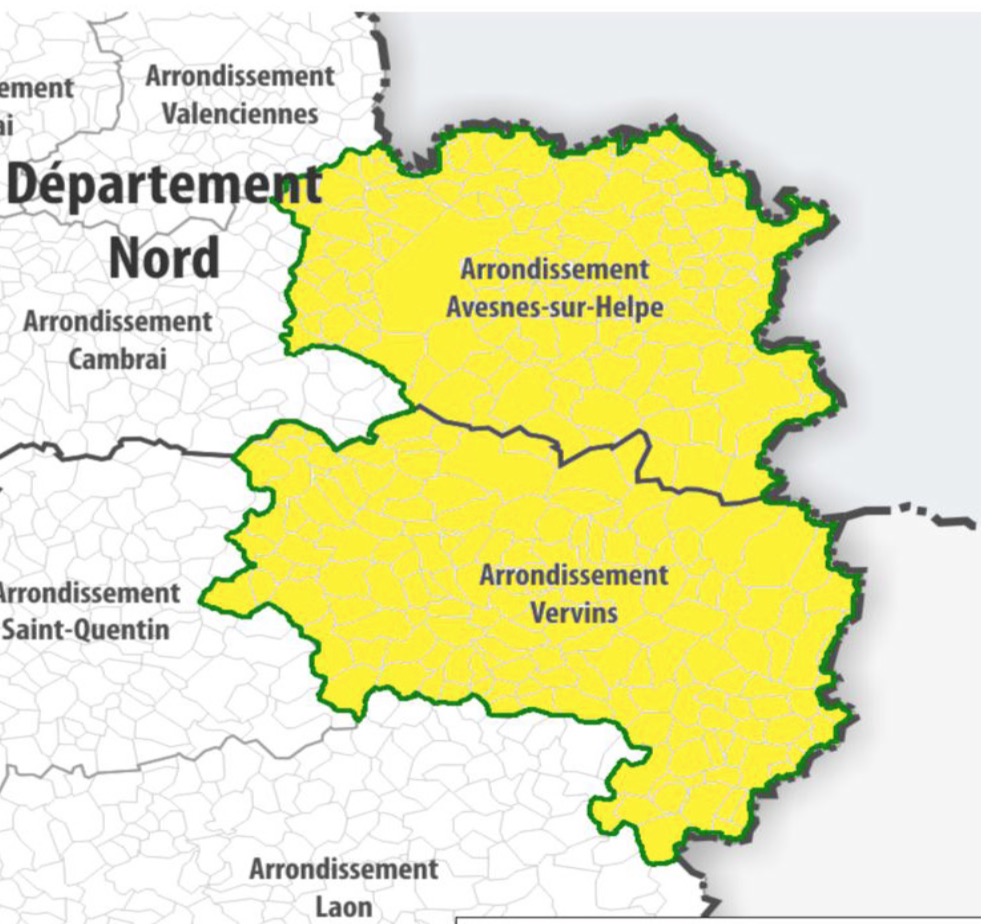
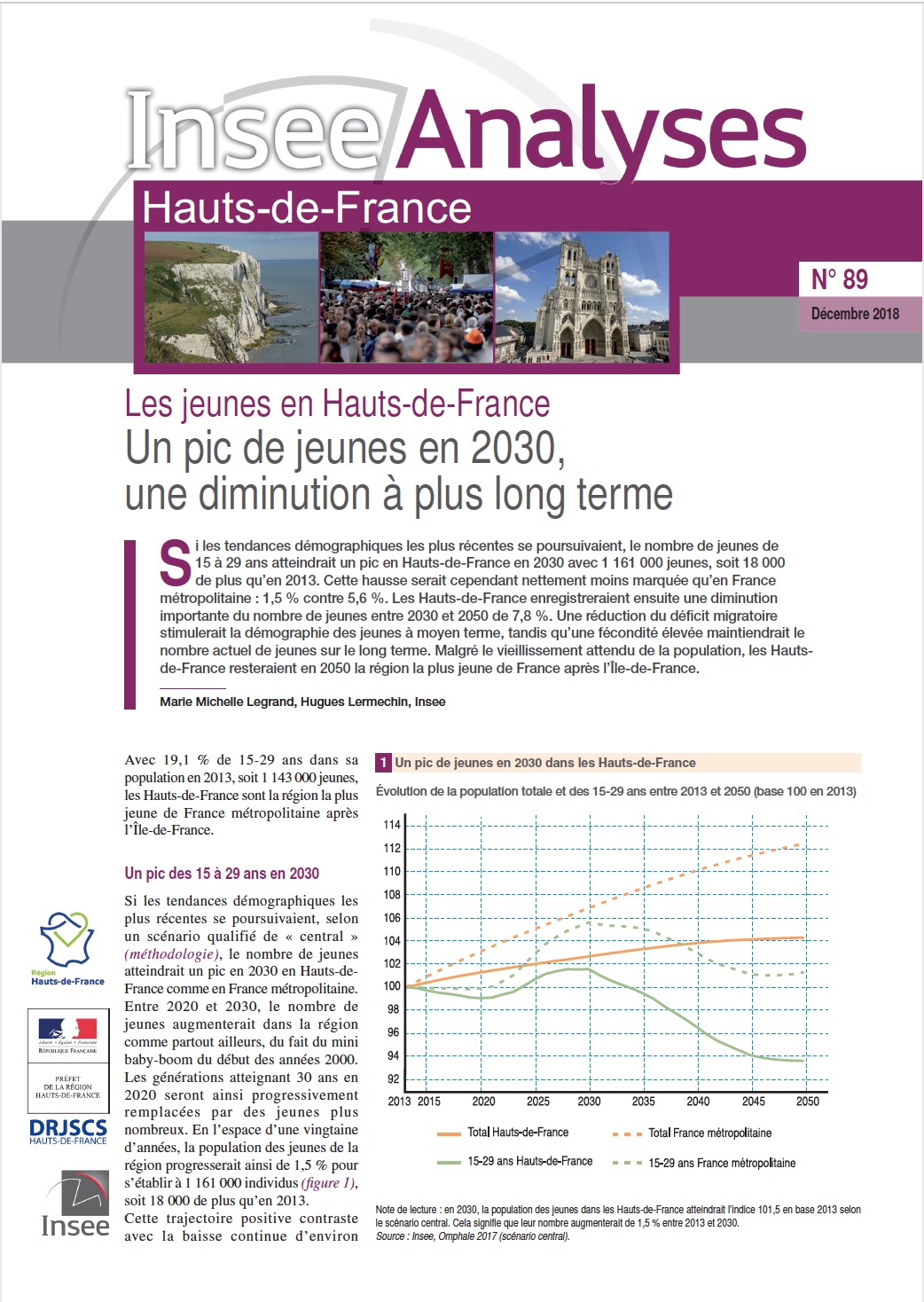
 L’Insee a engagé avec ses partenaires une série d’études sur les jeunes entre fin 2018 et mi-2019.
L’Insee a engagé avec ses partenaires une série d’études sur les jeunes entre fin 2018 et mi-2019.